Afspraken
-
Voor (huis)artsen: stuur uw verwijsbrief via de eHealthBox met als bestemmeling “Hart- en vaatziekten - U.Z. LEUVEN ".
Indicatie
Een harttransplantatie kan een optie zijn voor patiënten met terminaal hartfalen, bij wie alle klassieke behandelingen (o.a. hartfalenmedicatie, cardiologische interventies, hartoperatie) uitgeput zijn en de levensverwachting zonder transplantatie uiterst klein is.
Pre-transplantatie screening
Voordat u op de wachtlijst voor een donorhart komt, krijgt u een uitgebreide screening. De screening gebeurt steeds tijdens een ziekenhuisopname om een groot aantal onderzoeken te doen in een zo kort mogelijk tijdsbestek.
Wachtlijst
Wanneer u en het transplantatieteam akkoord gaan dat een harttransplantatie voor u de beste optie is, meldt de cardioloog van het transplantatieteam u aan bij Eurotransplant.
Daarna begint een moeilijke periode van wachten. Om verschillende redenen valt niet te voorspellen hoelang de wachttijd zal zijn. Het gaat meestal om verschillende maanden.
Tijdens de wachtperiode komt u, indien mogelijk, regelmatig naar het ziekenhuis voor een goede opvolging van uw hart en uw algemene toestand.
Wanneer het wachten op een donorhart te lang duurt en uw toestand erop achteruitgaat, kunt u (tijdelijk) in aanmerking komen voor mechanische ondersteuning van de bloedsomloop in afwachting van uw harttransplantatie.
Wanneer ergens een donorhart ter beschikking komt, wordt Eurotransplant hierover ingelicht. Eurotransplant wijst het donorhart toe aan een welbepaalde patiënt op de wachtlijst.
Omdat er slechts enkele uren mogen verstrijken tussen het uitnemen van het hart bij de donor en uw transplantatie, moet het hart zo snel mogelijk getransplanteerd worden. Zodra u op de wachtlijst staat, moet u en/of uw familie dus altijd bereikbaar zijn.
De cardioloog neemt telefonisch contact wanneer er een geschikt hart is voor u. Kom dan zonder tijdverlies, maar niet overhaast, naar de spoedgevallendienst.
Verloop van de operatie
- Voorafgaand aan de operatie gaat een hartchirurg naar het ziekenhuis waar de donor overleden is om het donorhart te verwijderen (prelevatie van het hart) en de kwaliteit ervan te beoordelen. Indien het hart geschikt is, dient het zo snel mogelijk getransplanteerd te worden.
- Tijdens een harttransplantatie wordt de borstkas geopend via sternotomie (openen van het borstbeen op de middellijn).
- Vervolgens neemt de hart-longmachine de functie van het hart en de longen tijdelijk over en kan het hart worden stilgelegd.
- Indien u een LVAD (Left Ventricular Assist Device), pacemaker en/of defibrillator hebt, wordt die verwijderd.
- Uw eigen hart wordt in zijn geheel verwijderd en vervangen door het gezonde donorhart.
- De hartchirurg verbindt het donorhart met de grote bloedvaten waarna de hart-longmachine wordt losgekoppeld en de bloedsomloop zich herstelt.
De operatie duurt zo'n 4 tot 6 uren en wordt uitgevoerd onder algemene verdoving. Afhankelijk van de conditie en ernst van de hartziekte, kan de operatietijd variëren.
Meer over het verloop van uw operatie
Klik hier voor meer informatie over het verloop van een hartoperatie.
Nazorg
- Na de operatie komt u eerst op een intensieve zorgafdeling terecht waar gespecialiseerde artsen en verpleegkundigen u dag en nacht van nabij opvolgen.
- Voor verder herstel gaat u naar de harttransplantatieafdeling (hospitalisatie 22).
- 3 weken na de operatie bent u meestal voldoende hersteld om naar huis te gaan.
- Na de transplantatie moet u dagelijks een aantal verschillende medicijnen stipt innemen, en dit vaak meerdere keren per dag.
- Naast de inname van medicatie, is ook een levenslange opvolging noodzakelijk om uw vooruitzichten na de transplantatie zo goed mogelijk te houden. Vooral in het eerste jaar na de ingreep zal u regelmatig een bezoek aan het ziekenhuis moeten brengen.
- Na het eerste jaar komt u nog om de 3 maanden langs en gebeurt maandelijks een bloedname (deze laatste kan ook door de huisarts). Eén keer per jaar wordt u opgenomen gedurende 2 of 3 dagen voor een jaarlijkse controle.
Volledige traject
-
PDF
Leven na een transplantatie, wat nu?
Levenslang medicatie nemen is belangrijk. Waarom? Ook aandacht hebben voor uw hygiëne en voeding is nodig. Hoe herkent u afstotingsverschijnselen? Hoe beschermt u zichzelf tegen de zon? En mag u zich nog laten vaccineren?
Resultaten
Aantal transplantaties
Het aantal harttransplantaties is in Leuven de laatste jaren toegenomen (figuur 3.2) met de voorbije 6 jaar gemiddeld 26 ingrepen per jaar. Dat is zo’n 30 à 40 procent van het totaal aantal ingrepen in ons land (waar 7 harttransplantatiecentra actief zijn) en 50 à 60 procent van die in Vlaanderen.
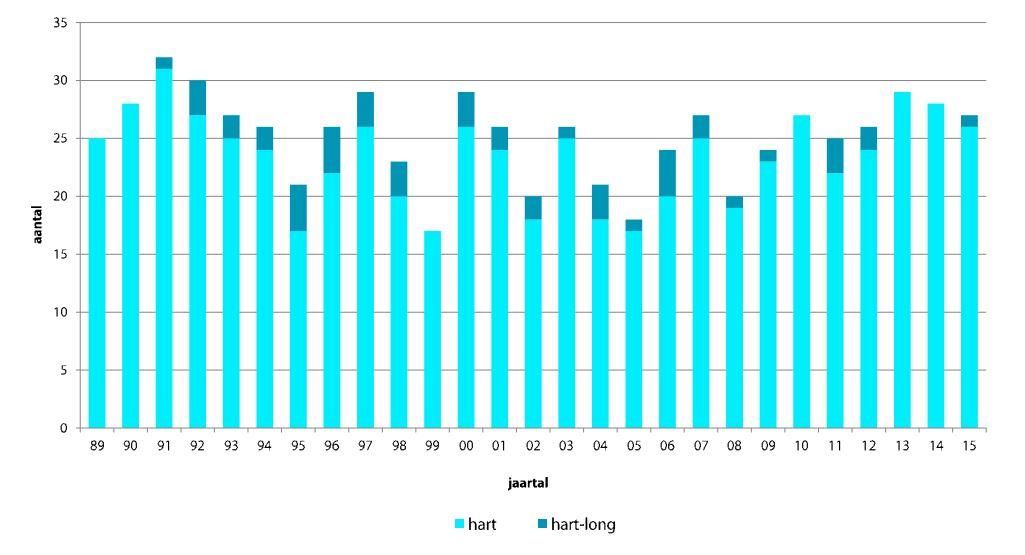
Jaarlijks aantal harttransplantaties in UZ Leuven
Overleving
De overlevingsresultaten werden berekend op basis van onze ervaring tot en met eind 2015: 648 hart-transplantaties bij 617 patiënten, inclusief 23 gecombineerde hart-niertransplantaties en 3 gecombineerde hart-levertransplantaties.
De tienjaars overleving voor de hele Leuvense cohorte bedraagt momenteel 75 procent tegenover 52 procent in het ISHLT-register (het wereldwijde register van de International Society for Heart & Lung Transplantation).
De korte- en middellangetermijnresultaten hebben, over opeenvolgende tijdsperioden, standgehouden op een hoog niveau, ondanks de toenemende complexiteit van de chirurgie en de soepeler criteria voor zowel ontvangers als donoren. Dat lijkt er ook op te wijzen dat het frequente gebruik van mechanische ondersteuning vóór de transplantatie geen nadelig effect heeft op de overleving na transplantatie.
Op lange termijn is de overleving verder aan het verbeteren en in de meest recente patiëntengroepen bereikt de vijf- en tienjaars overleving respectievelijk 91 en 78 procent.
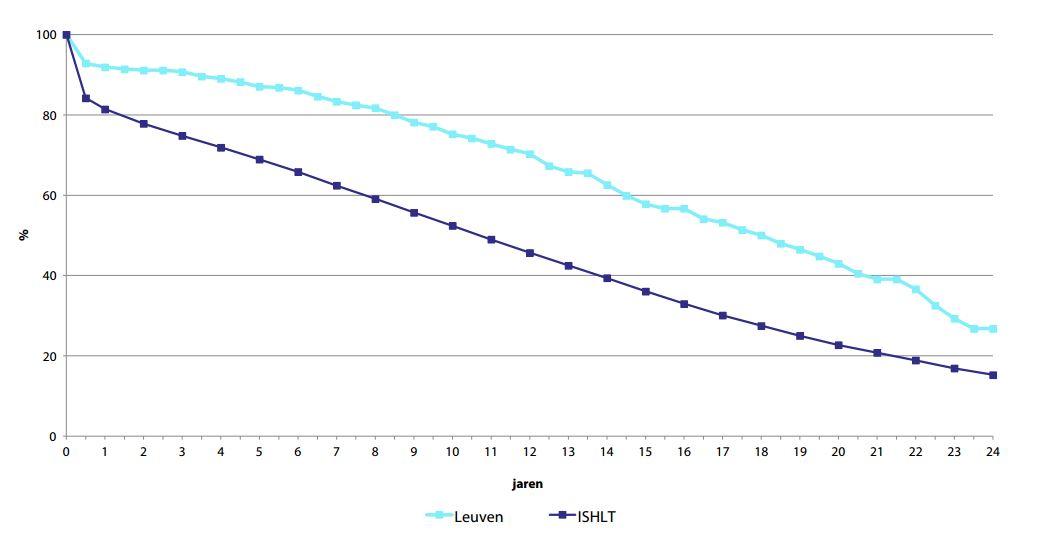
Patiëntoverleving na harttransplantatie, UZ Leuven vs ISHLT
Specialisten







Lotgenotencontact
Ervaringsdeskundigen
Wilt u of iemand uit uw omgeving graag iemand spreken die een gelijkaardige situatie meemaakt(e) en zich goed in uw situatie kan inleven? Heeft u vragen over het leven voor en na een harttransplantatie? Heeft u behoefte aan een luisterend oor? Onze ervaringsdeskundigen (lotgenoten) zijn bereid tot een persoonlijk gesprek waarin ervaringen uitgewisseld en vragen beantwoord kunnen worden.
Lees meer over onze ervaringsdeskundigen en hoe hen te contacteren via de volgende pagina.
Patiëntenverenigingen
Over Leven Door Geven
Geef leven door! Ook u kunt op een dag met orgaandonatie geconfronteerd worden. De kans dat u ooit een orgaan nodig hebt, is veel groter dan de kans dat u zelf ooit donor zal zijn.
