Afspraken
-
Semi-dringende afspraak nodig? Volg dan deze stappen.
Omschrijving
Een ruggenmergtumor, of intramedullaire tumor, is een tumor die ontstaat in het ruggenmerg zelf. Dit is een zeer zeldzame tumor met een jaarlijkse incidentie 1 per 200 000 mensen per jaar.
De meeste van deze tumoren zijn niet kwaadaardig en groeien traag. De meest frequente types ruggenmergtumoren zijn ependymomen en laaggradige astrocytomen. Er bestaan daarnaast nog meer zeldzame tumoren in het ruggenmerg zoals een kwaadaardig glioom, lymfoom, hemangioblastoom en ganglioglioom. Zeer uitzonderlijk bestaan er ook uitzaaiingen (metastasen) van andere kwaadaardige tumoren in het ruggenmerg.
Ruggenmergtumoren kunnen zowel in de nek, middenrug als lage rug voorkomen. Het meest frequent zien we ze echter in de nekregio.
De klachten die aanleiding geven tot een diagnose beginnen vaak subtiel en ontwikkelen traag. Pijnklachten over de wervelkolom zijn vaak aanwezig, naast neurologische klachten zoals gevoelsverlies, verlies van handigheid en/of problemen met evenwicht en stappen. In een latere fase kunnen er problemen met plassen en stoelgang ontstaan.
Onderzoeken en diagnose
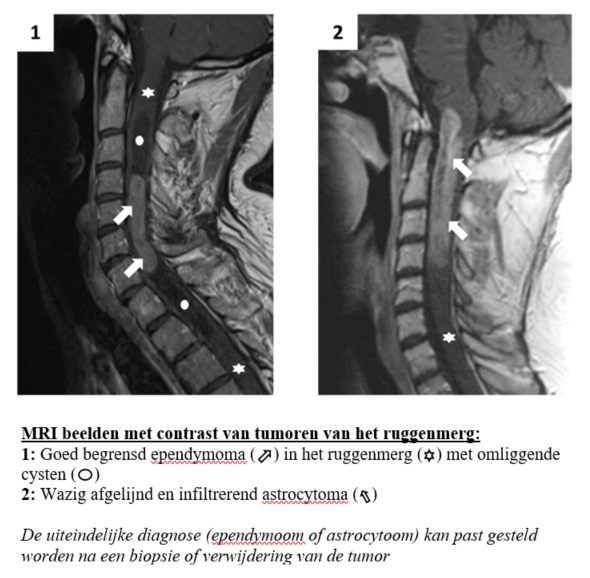
De diagnose van een ruggenmergtumor wordt meestal gesteld op basis van een MRI scan. Op basis van de radiologische karakteristieken kan soms al vermoed worden welke type tumor het waarschijnlijk is, maar doorgaans kan dit niet met zekerheid bepaald worden. Als er beslist wordt tot een operatie, wordt steeds een aanvullend neurofysiologisch onderzoek uitgevoerd (MEP en SSEP) op de dienst neurologie. Dit dient dan als referentie voor het meten van signalen doorheen het ruggenmerg tijdens de ingreep.
Operatie
De behandeling bestaat meestal uit een operatie. Gezien dit complexe en delicate ingrepen zijn, zal de neurochirurg altijd het verloop van de operatie met zijn voor-en nadelen en risico’s uitgebreid bespreken.
Het doel van de operatie is om enerzijds tumorweefsel te bekomen waardoor de patholoog een definitieve diagnose kan maken. Anderzijds tracht de neurochirurg om zoveel als veilig mogelijk is te verwijderen tijdens de operatie. Het is echter niet altijd mogelijk om de tumor volledig te verwijderen.
Verloop
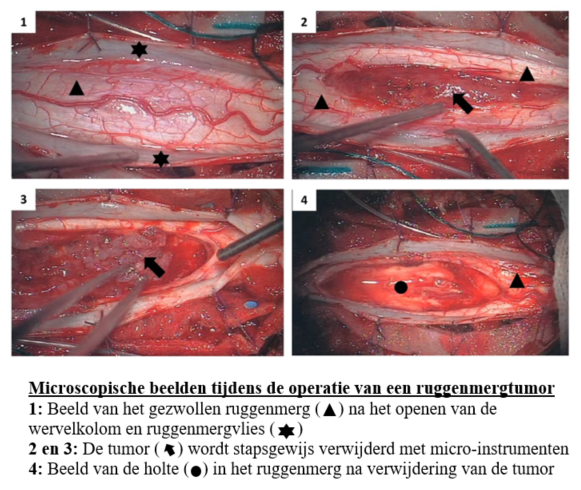
- De ingreep start met het openmaken van het beenderige wervelkanaal dat het ruggenmerg omringt.
- Met behulp van een operatiemicroscoop (microchirurgie) opent de neurochirurg de ruggenmergvliezen die het ruggenmerg omgeven.
- Vervolgens word het ruggenmerg zelf geopend en wordt de tumor in beeld gebracht. Tijdens deze fase van de operatie worden de motorische en sensibele signalen doorheen het ruggenmerg continu gemeten (intra-operatieve neuromonitoring) om te voorkomen dat gezond ruggenmerg beschadigd wordt.
- De neurochirurg verwijdert onder deze continue bewaking van de ruggenmergfunctie zo veel als veilig mogelijk van het tumorweefsel. Dit wordt echter grotendeels bepaald het door al dan niet aanwezig zijn van een goed herkenbaar vlak tussen het tumorweefsel en het ruggenmerg.
- Sommige types tumoren, zoals ependymomen, hebben een duidelijk vlak tussen de tumor en gezonde ruggenmerg. Dit laat toe de tumor volledig of toch grotendeels te verwijderen.
- Andere tumoren, zoals astrocytomen, zijn meestal minder goed begrensd en breiden uit in het omgevende normale ruggenmerg. Een volledige verwijdering is dan niet mogelijk, omdat het te veel schade aan het gezonde ruggenmerg zou toebrengen. In deze situatie is het dan wel belangrijk dat er een stukje van de tumor wordt verwijderd zodat de definitieve diagnose op het weefselonderzoek kan gesteld worden.
- Op het einde van de operatie sluit de neurochirurg de wonde terug.
Meestal moet u 2 dagen in bed te blijven liggen om de hechtingen op het ruggenmergvlies te beschermen.
Na de operatie
Gezien de ingreep in het ruggenmerg gebeurt, is er een risico op neurologische uitvalsverschijnselen na de ingreep (gevoelsverlies, gangproblemen, verlammingsverschijnselen en problemen met urine en stoelgang). Met de huidige technieken kan dit risico beperkt worden, maar niet volledig worden uitgeschakeld.
Indien er na de operatie toegenomen neurologische problemen zijn, kan er revalidatie thuis of in een revalidatiecentrum aangewezen zijn. Dit wordt na de operatie gecoördineerd in samenspraak met onze revalidatieartsen, kinesitherapeuten en ergotherapeuten.
Verdere behandeling
Het tumorweefsel dat verwijderd is tijdens de operatie zal nadien door de patholoog microscopisch onderzocht worden. Op deze wijze kan er een definitieve weefseldiagnose worden bepaald. Het verdere beleid hangt dan af van de hoeveelheid weefsel dat verwijderd kon worden en het type tumor:
- Indien het een ependymoom betreft dat volledig of bijna volledig verwijderd kon worden, zal gewoonlijk geen aanvullende behandeling worden uitgevoerd. Er worden wel regelmatige controles met MRI georganiseerd.
- Indien het een astrocytoom betreft dat gedeeltelijk kon verwijderd worden, of waar enkel een biopsie kon genomen worden, zal aanvullende behandeling met bestraling (radiotherapie) aangewezen zijn.
- Indien er bij het weefselonderzoek tekens van kwaadaardigheid of meer agressieve tumorgroei gezien worden, zal bestraling en soms ook chemotherapie worden voorgesteld.
In ieder geval zal het verdere beleid steeds besproken worden op een multidisciplinair oncologisch overleg waarbij naast de neurochirurgen en patholoog ook radiotherapeuten en oncologen aanwezig zijn. Op deze wijze wordt de nood aan aanvullende bestraling en / of chemotherapie steeds voor iedere individuele patiënt door verschillende specialisten afgesproken.
Na het vervolledigen van de behandeling zal een regelmatige opvolging worden georganiseerd met controle beeldvorming van de wervelkolom. Deze opvolging gebeurt op de raadpleging neurochirurgie of op de neuro-oncologie raadpleging.

