Afspraken
-
Mynexuzhealth-gebruiker? Maak zelf uw afspraak via de mynexuzhealth-website of via de afsprakenmodule in de mynexuzhealth-app.
-
Nog geen mynexuzhealth-gebruiker? Vraag online uw afspraak aan.
-
Semi-dringende raadpleging nodig? Volg dan deze stappen.
-
Bel +32 16 33 81 60
- Maandag tot donderdag van 8 tot 18 uur
- Vrijdag van 8 tot 17 uur
-
Al patiënt bij ons? Vraag uw attest of voorschrift aan.
Voorwaarden
De meeste voorkomende reden om een heupprothese te plaatsen is artrose (coxartrose). Hierbij is de kraakbeenlaag al dan niet volledig aangetast.
Andere redenen zijn onder andere:
U komt in aanmerking voor een heupprothese als de pijn en andere ongemakken niet meer onder controle raken met andere maatregelen, zoals aanpassingen van de levensstijl, pijnstillende medicatie of infiltraties.
Infosessies en video's over heupprothese
Maandelijks worden er gratis infosessies gegeven over het verloop van een totale heupoperatie, de voorbereiding thuis, uw opname en ontslag uit het ziekenhuis.
Wanneer u, na een raadpleging bij onze artsen, in aanmerking komt voor een heupprothese, zal u een uitnodiging ontvangen voor deze infosessie.
Hier kunt u alvast enkele video's bekijken die ook in de infosessies aan bod komen.
Interesse? neem contact op met het secretariaat orthopedie.
Soorten heupprothese
Er zijn verschillende soorten heupprotheses:
- Totale heupprothese: zowel de pan (acetabulum) als de kop van het bovenbeen (femurkop) worden vervangen.
De kop van de prothese is gefixeerd op een steel die vast zit in het bovenbeen (femur). Dit is veruit het meest geplaatste type van prothese. - Bipolaire heupprothese: de pan (acetabulum) wordt niet vervangen, enkel de femurkop.
Dit type prothese is voorbehouden voor patiënten op hoge leeftijd met een breuk van de femurhals.
De fixatie van de prothese kan op 2 manieren gebeuren:
- Met botcement: ruimte tussen de steel van de prothese en het bot wordt opgevuld met botcement.
- Ongecementeerd: componenten worden “press-fit” in het bot vastgezet. Zij hebben een ruwe afwerking waardoor het bot hierop vast kan groeien.
In de praktijk wordt bij een eerste heupprothese de pan van de prothese nagenoeg altijd zonder cement gefixeerd, eventueel met extra schroeven om de initiële stabiliteit te verhogen.
De steel van de prothese kan zowel met als zonder cement geplaatst worden afhankelijk van de botkwaliteit en de voorkeur van de chirurg.
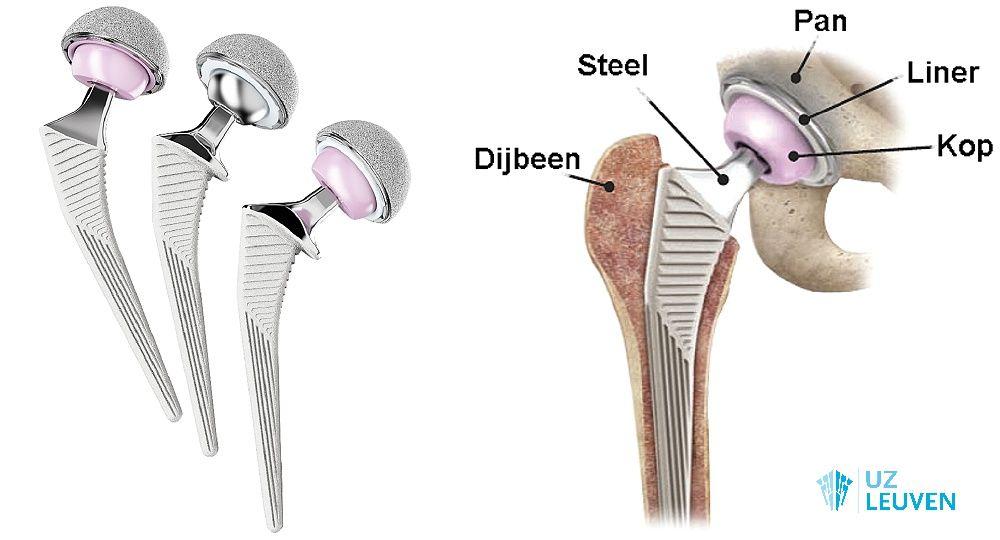
Soorten heupprothese (links) en onderdelen van heupprothese (rechts)
Verschillende toegangswegen
Een heupprothese kan via verschillende benaderingen geplaatst worden. Standaard wordt een heupprothese geplaatst via de spiersparende, anterieure benadering. In selectieve gevallen, wordt er gekozen voor de posterieure toegangsweg.
- Anterieur spiersparend, litteken aan de voorzijde
- Posterieur, litteken ter hoogte van de bil
De keuze van toegangsweg wordt bepaald door de chirurg en elke benadering heeft zijn voor- en nadelen. In sommige gevallen is op basis van anatomie of voorgaande operaties een bepaald type benadering meer aangewezen.
Vooraf
- Pre-operatieve raadpleging bij anesthesist, gekoppeld aan extra onderzoeken, zoals een ECG, bloedafname en/of cardiologisch nazicht.
- Preoperatieve templating radiografie: bijkomende RX met speciale marker vóór de ingreep, om de prothese digitaal te kunnen inplannen.
- Laat eventuele tandproblemen vooraf behandelen om het risico te beperken dat bacteriën zich via de bloedbaan op de prothese kunnen vasthechten.
- Neem contact op met sociaal werk als u na de ingreep niet naar huis kan en naar een revalidatiecentrum wenst te gaan. Het is cruciaal om dit vóór de opname te regelen.
Verloop
De operatie duurt 1 tot 1,5 uur en gebeurt via een algemene verdoving of via een ruggenprik (spinale anesthesie). Bespreek dit vooraf met uw chirurg en anesthesist.
- In de voorbereidingsruimte krijgt u een infuus.
- Daarna wordt u verdoofd in de operatiezaal.
- De chirurg plaats de heupprothese.
- U blijft nog een 2-tal uur in de ontwaakruimte.
Terug op de kamer komt de kinesist langs om de eerste oefeningen in bed te doen. Als u zich goed voelt, mag u al de dag van de ingreep in de kamer stappen.
Nazorg in het ziekenhuis
Na de operatie blijft u 1 tot 2 dagen in het ziekenhuis.
- De eerste dag na de operatie wordt er bloed afgenomen om het hemoglobine te controleren. Als dit te laag is, moet u extra bloed krijgen.
- U start met revalidatie-oefeningen onder begeleiding van een kinesitherapeut.
- Stappen met looprekje
- Stappen met 2 krukken
- Trappen op en af gaan
- Oefenen van transfer in en uit een auto
Wanneer mag u naar huis?
U mag naar huis wanneer u voldoet aan volgende criteria:
- Droge wonde
- Pijn onder controle met pijnstilling
- U kunt trappen op en af.
Deze doelen worden meestal bereikt na 1 tot 2 dagen, maar dit kan bij iedere patiënt wat variëren.
Dag van ontslag
- Er wordt altijd een radiografie gemaakt ter controle.
- U ontvangt alle nodige voorschriften en attesten voor:
- medicatie
- kinesitherapie
- thuisverpleging
- controle afspraak na 6 weken
- afwezigheid op het werk.
- ...
Revalidatie thuis
- Een kinesist helpt u bij uw revalidatie thuis volgens de specifieke richtlijnen in uw voorschrift.
- Meestal hebt u een paar weken krukken nodig om uw been te ontlasten en het valrisico te beperken.
- Na 6 weken komt u terug op controle in het ziekenhuis.
Mogelijke complicaties
Zoals bij elke ingreep zijn er ook aan het plaatsen van een heupprothese risico’s verbonden. De kans op complicaties is zeer klein en de voornaamste zijn:
- Infectie van de heupprothese: in de meeste gevallen is een heroperatie (spoeling of vervangen van de prothese) aangewezen.
- Tijdens en na de ingreep krijgt u preventief antibiotica om dit risico te beperken.
- Ontwrichting heup (heupluxatie): bolletje raakt uit de kom, meestal na een val of bij het uitvoeren van bepaalde draaibewegingen.
- Tijdens uw opname zal de kinesist met u overlopen welke bewegingen te vermijden zijn.
- Het risico op heupontwrichting is het grootste de eerste 3 maanden na een operatie.
- Breuk van het bot rond de heupprothese (periprosthetische fractuur)
- Als de heupprothese nog goed gefixeerd is, kan deze behouden worden en wordt het bot gefixeerd.
- Als de heupprothese echter los zit, wordt deze vervangen.
Alarmtekens
Als de volgende problemen zich thuis voordoen, neemt u het best onmiddellijk contact op met de dienst orthopedie.
- Koorts: kan wijzen op infectie.
- Vocht uit de wonde: bij ontslag moet de wonde droog te zijn. Komt er thuis vocht uit de wonde, dan kan dit wijzen op infectie.
- U kunt niet steunen op uw been: dit kan wijzen op ontwrichting
- Plotse verkorting van het been: dit kan wijzen op ontwrichting of een breuk.
Brochures
Prijs
-
Hoeveel een totale heupprothese kost, hangt af van hoe u verzekerd bent.

