Afspraken
Afspraken
-
Bel +32 16 34 39 91
- Maandag tot donderdag van 8 tot 18 uur
- Vrijdag van 8 tot 17 uur
-
Kinderen mogen door beide ouders begeleid worden naar de afspraak. Broers en zussen blijven thuis.
Afspraken
-
Werkdagen van 8.30 tot 16.30 uur
-
+32 16 34 46 49 - volwassenen
-
+32 16 34 38 27 - kinderen
Stoornis in glycosylatie
Glycosylatie is het proces in de cellen waarbij suikerketens (glycanen) op de nieuw aangemaakte eiwitten (proteïnen) worden aangebracht. Hierdoor ontstaat glycoproteïne.
Na deze koppeling kunnen deze eiwitten hun functie vervullen. Zonder deze toegevoegde suikers zijn de eiwitten minder functioneel.
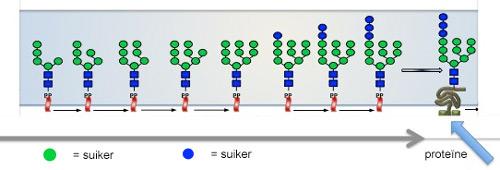
De normale opbouw van suikerketens verloopt stapsgewijs. Bij elke stap wordt een nieuwe suiker aan de groeiende keten toegevoegd. De vertakte keten wordt uiteindelijk hier en daar bijgeknipt en aan het einde wordt de afgewerkte suikerketen overgeplaatst op een eiwit (proteïne).
In alle organen
Glycosylatie is een fundamenteel proces in cellen en de verschillende organen. Ongeveer de helft van de menselijke eiwitten is geglycosyleerd.
Hierdoor zullen de stoornissen in de glycosylatie (CDG's) zeer diverse organen aantasten en heel uiteenlopende ziektebeelden veroorzaken. Vaak zijn er neurologische problemen, leverziekte, stoornissen in de hormonen en bloedstolling. Afhankelijk van het type CDG kunnen quasi alle organen aangetast zijn.
Subtypes
Afhankelijk van in welk stapje van de glycosylering er een probleem optreedt, ontstaat er een nieuw type CDG.
Bij een deel van de patiënten is het onderliggende CDG-subtype niet volledig opgehelderd.
Tot nu toe zijn er meer dan 800 patiënten met PMM2-CDG (ook gekend als CDG-Ia) bekend wereldwijd, dit is de grootste subgroep binnen de grote groep van CDG-patiënten. Van de andere subtypes zijn veel minder patiënten bekend, bijvoorbeeld slechts 30 patiënten van het best behandelbare CDG-type: MPI-CDG, vroeger CDG-Ib.
Symptomen
De verstoorde glycosylering van eiwitten veroorzaakt ernstige ziekteverschijnselen in het hele lichaam.
Vaak voorkomende kenmerken van CDG zijn:
- Achterstand in motorische en mentale ontwikkeling
- Spierhypotonie (slapheid)
- Opvallend uiterlijk (o.a. ingetrokken tepels)
- Stollingsstoornissen
Andere klachten wisselen van patiënt tot patiënt (zelfs binnen eenzelfde type CDG). Ook de ernst van de ziekte varieert per patiënt.
PMM2-CDG
De belangrijkste kenmerken van PMM2-CDG zijn:
- Ontwikkelingsvertraging
- Verlaagde spierkracht
- Pendelende oogbewegingen
- Afwijkingen aan de kleine hersenen
- Er zijn ook fysieke kenmerken zoals:
- Grote oren
- Ingetrokken tepels
- Abnormale vetverdeling aan de billen
- Frequente orgaanafwijkingen zijn:
- Gastro-intestinaal: diarree en constipatie
- Leverziekte: gestegen levertesten
- Hormoonafwijkingen: o.a. lage bloedsuikers, schilklierproblemen
- Stollingsafwijkingen.
Ernstig aangetaste patiënten kunnen overlijden door hartziekte of infecties op jonge leeftijd.
Over CDG's
- CDG's zijn een groeiende groep van meestal ernstige stofwisselingsziekten
- Wereldwijd zijn er meer dan 1.000 patiënten gekend, met in totaal meer dan 100 verschillende types CDG.
- Deze ziekte werd het eerst beschreven door prof. Jaak Jaeken van UZ Leuven.
Behandeling
Voor sommige types van CDG is er een gerichte therapie. Bij voorbeeld voor MPI-CDG kunnen er specifieke voedingssupplementen gegeven worden (therapie met mannose). Heel uitzonderlijk komen CDG patiënten in aanmerking voor levertransplantatie.
De skeletale afwijkingen, hormonale problemen, stollingsproblemen en ontwikkelingsproblemen van personen met CDG worden in nauw overleg met de orgaanspecialisten opgevolgd.
Opvolging en begeleiding
De opvolging gebeurt door het multidisciplinaire metabole team, dat bestaat uit metabole kinderartsen, metabole artsen voor volwassenen en ervaren (para)medische zorgverleners. Dit team begeleidt zowel kinderen als volwassenen en blijft grotendeels hetzelfde doorheen de verschillende levensfasen. Zo is de continuïteit van zorg gegarandeerd en blijven kennis, ervaring en vertrouwde gezichten behouden, ook wanneer een patiënt ouder wordt. Het zorgplan wordt afgestemd op de persoonlijke noden van de patiënt en regelmatig samen met het team geëvalueerd.
Lees meer over de overgang van kindergeneeskunde naar volwassenzorg.
Onderzoeken en diagnose
Bij (vermoeden van) deze aandoening voeren we een of meerdere onderzoeken uit.
- Genetische testing door het centrum menselijke erfelijkheid
- Biochemisch onderzoek
- Huidbiopsie
Klinische studies
- Voor informatie over (nieuwe) studies bij kinderen of volwassenen met metabole ziekten, kan u contact opnemen met het studieteam via mzstudies@uzleuven.be.
- Voor studies bij kinderen werken we nauw samen met de Pediatrische Clinical Research Unit (Petit CRU). Bekijk de lopende klinische studies.
Specialisten




Steun ons onderzoek
Europees Referentienetwerk voor zeldzame erfelijke stofwisselingsziekten (MetabERN)
UZ Leuven maakt deel uit van van het Europees Referentienetwerk voor zeldzame erfelijke stofwisselingsziekten (MetabERN). Via dit netwerk wordt informatie over aandoeningen, diagnoses en mogelijke (nieuwe) behandelingen gedeeld om zo de kennis ervan te vergroten.
