Aanprikken en vervangen van de katheter
Insuline wordt via de pomp onderhuids toegediend door middel van een flexibele katheter. Deze wordt via een naald ingebracht, die na het aanprikken verwijderd wordt. De katheter blijft ter plaatse.
- Vervang de katheter om de 2 tot maximum 3 dagen om infecties en slechte opname van de insuline te voorkomen.
- Vervang het insulinereservoir om de 7 dagen, ook als het nog niet leeg is. De werking van de insuline kan minderen indien het reservoir langer dan 7 dagen gebruikt wordt.
Procedures
Insulinepomp dragen
De pomp zelf wordt ofwel onder de kleding (in een wasbaar zakje aan een elastisch ceintuur), of in een zak van de kleding (broekzak, hemdzakje, bh). Veel variaties zijn mogelijk. (klemmen, beenwand en hoesjes). Verschillende kleuren en materialen worden aangeboden. De individuele keuze van draagtasjes zijn zelf te bekostigen.

Slapen met de pomp kan worden aangepast aan het normale slaappatroon. Praat hierover met uw diabetesverpleegkundige.
Insulinepompbehandeling leren
Om alles wat komt kijken bij een insulinepompbehandeling aan te leren,is een korte opname in het ziekhuis van drie tot vijf dagen noodzakelijk. Het voordeel van zo’n opname is dat u veelvuldig kunt oefenen onder toezicht en begeleiding van een arts en diabetesverpleegkundige. Het nadeel is dat het verblijf in het ziekenhuis geen weergave is van het dagelijkse leven thuis. Het exact afstellen van de insulinedosis volgens de behoeften in de normale leefomstandigheden kan dus pas later gebeuren. Dat kan door dagelijks en/of veelvuldig telefonisch contact met het diabetesteam. Na de opnameweek bent u al wat vertrouwd met de werking van de insulinepomp zodat dit geen echte problemen meer oplevert.
Absolute voorwaarden om te kunnen overschakelen
- U kunt de insulinepomp volledig zelfstandig gebruiksklaar maken (programmeren van de basaal, het vullen van de spuit, het prikken van de katheter).
- U respecteert steriliteit.
- U kunt een bolus programmeren en aanpassen.
- U lost eventuele pompalarmen zelf op.
- U hebt inzicht in bloedsuikerschommelingen en en kunt de noodzakelijke insulineaanpassingen uitvoeren.
- U herkent keto-acidose en u kunt het behandelen.
Overschakelen van 4 injecties naar insulinepomp
Tijdens de opname in het ziekenhuis wordt meestal de eerste 24 uur een ‘insulinedrip’ toegediend. Dit is een intra-veneus infuus met insuline waarmee uw behoefte aan insuline gedurende de dag en de nacht nauwkeurig bepaald kan worden. Om de twee uur worden uw bloedsuikers gemeten. Aan de hand van deze resultaten kan een 'exacte' insulineverdeling gebeuren en wordt een pompschema vastgelegd.
Soms kan het zijn dat deze instellingen moeten aangepast worden:
- sterke verandering in levenswijze (activiteiten)
- sterke verandering in lichaamsgewicht, zowel toename als daling
- starten van vermageringsdieet
- vertraagde maaglediging
- zwangerschap
- menstruatie
- starten van bepaalde medicatie (bv. cortisone)
- ziekte
Bolussen worden telkens aangepast aan de gemeten bloedsuikerwaarden, koolhydraten en aan de geplande activiteiten. Het aanpassingsschema is meestal hetzelfde als bij uw vier injecties-behandeling.
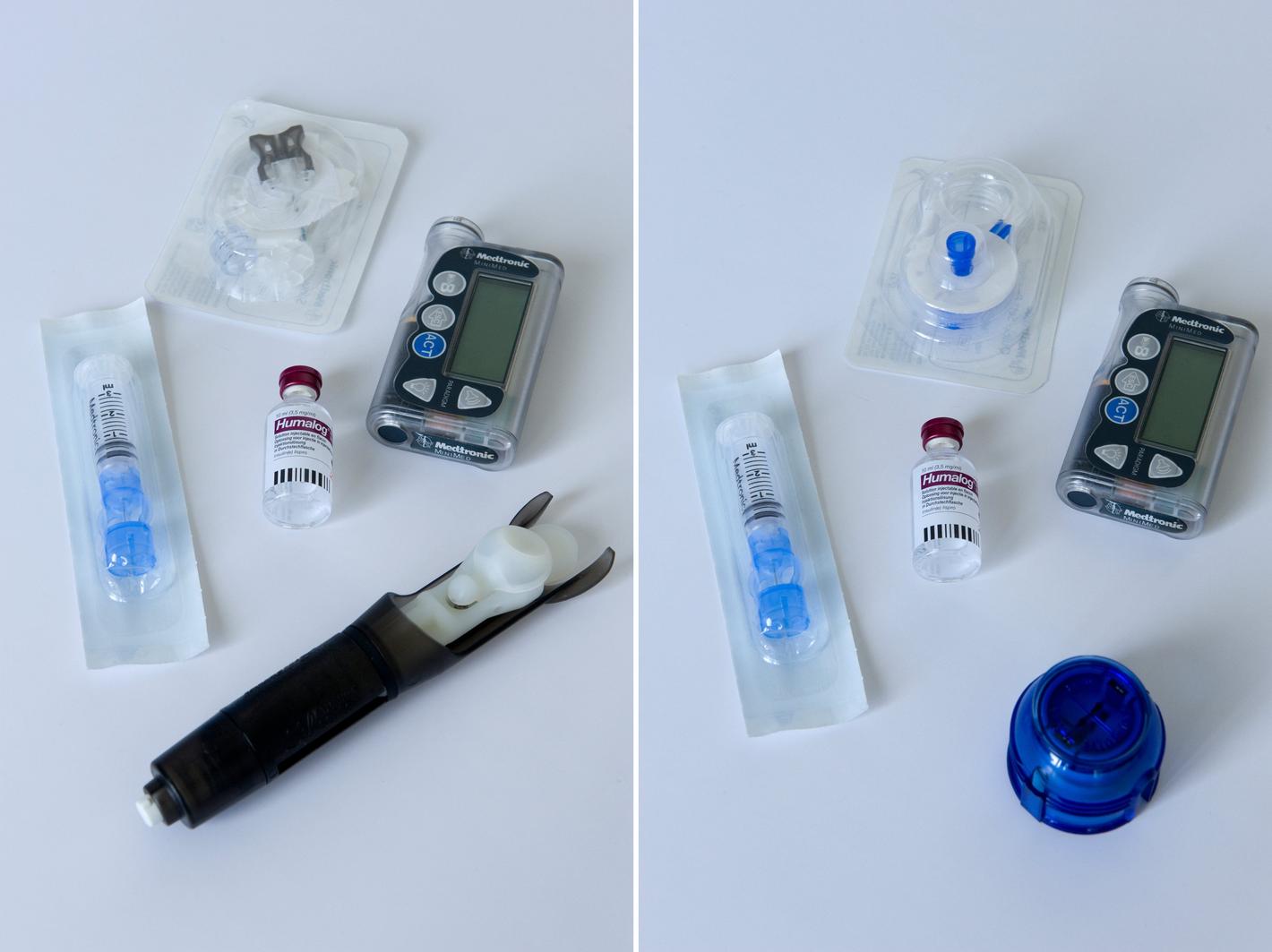
Soorten katheters
De katheterkeuze wordt bepaald in samenspraak met uw diabetesverpleegkundige. Een katheter bestaat uit een metalen naald waarrond een soepel teflonbuisje zit. Na het aanprikken wordt de metalen naald verwijderd en blijft enkel het soepele teflonbuisje zitten. Er zijn rechte en schuine katheters beschikbaar.
Voordelen
- Soepel materiaal, dus minder voelbaar.
- Beter draagcomfort.
- Een speciaal ontkoppelingsmechanisme is voorzien zodat niet telkens moet herprikt worden bij kortstondig onderbreken van de behandeling (teflonnaaldje + plastic bevestigingsplaatje blijven ter plaatse).
Waar en hoe vaak moet een katheter herprikt worden?
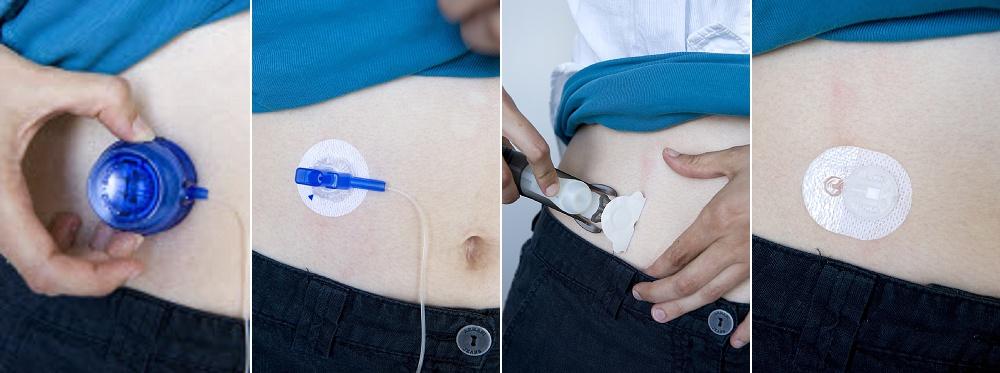
De katheter van de insulinepomp wordt bij voorkeur in de buik geprikt omdat dit de beste opnameplaats voor snelwerkende insuline is. De katheter wordt best om de twee dagen herprikt. Wissel de prikzones goed af ter voorkoming van lipodystrofie.
Werk met propere handen en hou het materiaal zo steriel mogelijk. De gekozen prikplaats moet vooraf grondig en ruim genoeg ontsmet worden. De ontsmettingsstof even laten opdrogen (anders kleeft het afdekmateriaal niet) en dadelijk nadien de naald inbrengen.
De prikplaats moet elke dag nagekeken worden op roodheid, ontsteking, lekkage, bloeding, irritatie enzovoort. Zo er zich een probleem voordoet, moet de naald onmiddellijk herprikt worden. Een stijging van de bloedsuiker zonder aanwijsbare oorzaak is eveneens een reden om te herprikken.
Een katheter wordt best niet herprikt vlak voor het slapen gaan. Het handigste is de naald te herprikken vlak voor het geven van een bolus. Zo wordt slechte doorgang van de insuline of volledige verstopping snel ontdekt. Een bloedsuikercontrole ongeveer twee uur na het vervangen van de katheter is aangewezen.
Roche pomp: Accu-Chek_FlexLink_LinkAssist met rechte naald
Educatieve filmpjes over het aanrpikken van de katheter.
- Roche pomp: Accu-Chek_TenderLink met schuine naald
- Medtronic pomp: Inserting the MiniMed Silhouette Infusion Set met schuine naald
- Medtronic pomp: Inserting Your Quick-Set Infusion Set met rechte naald
Op vakantie gaan met insulinepomp
Neem de uitgebreide pomphandleiding mee in uw koffer. Noteer steeds de basale instellingen van uw pomp. Vraag tijdig een 'vakantiepomp' aan indien U naar het buitenland gaat. Bij een defect aan uw pomp kan u dan tijdelijk overschakelen op deze vakantiepomp. U kunt ook altijd overschakelen naar injecties. Neem altijd ultrasnelle én ultratrage insuline mee onder vorm van voorgevulde pennen of navulbare pennen (penfill).
Bespreek dit met uw diabeteseducator.
Wat doen bij problemen?
Algemene voorzorgsmaatregelen
Zorg er voor dat u altijd 'een noodkit' bij hebt met daarin het volgende:
- Een reservekatheter, reservespuit, reservenaald, serter, reservebatterijen en insuline voor de pomp.
- Programmeer- en alarmkaarten.
- Een insulinepen met Novorapid®/Humalog®/Apidra® of een insulinespuitje.
Neem altijd uw uitgebreide pomphandleiding en de telefoonnummers van het diabetescentrum mee op vakantie.
Noteer altijd de basale instellingen van de pomp en de bolussen, zodat u die op elk moment kunt terugvinden.
Noteer de alarmboodschappen die op de pomp komen voor je deze verwijdert.
Hoge glycemies
Controleer altijd uw katheter, de insteekplaats en uw pomp:
- Is er roodheid, vocht ... ter hoogte van de insteekplaats?
- Is er een juiste aansluiting van de katheter op het naaldje?
- Zit er lucht in de katheter?
- Is de katheter ergens afgekneld?
- Zit er nog voldoende insuline in het reservoir?
- Staat de pomp op STOP of geeft ze alarm?
Ontkoppel uw katheter van uw naaldje en geef een bolus van 2 E. Controleer of er insuline uit het naaldje komt.
Klik uw katheter terug vast op het naaldje en geef een extra bolus:
Bijvoorbeeld:
- > 200: + 2 E
- > 300: + 3 E
Controleer je bloedsuiker één uur later:
- Als uw glycemie aan het dalen is, zit de katheter nog goed. Ga na wat de oorzaak kan zijn van de verhoogde suikerwaarde en blijf de bloedsuiker extra controleren. Blijf eventueel extra bolussen geven (om de twee uur) tot u een normale bloedsuikerwaarde meet.
- Als uw bloedsuiker nog altijd niet daalt, herprik alles. Gebruik een nieuwe flacon insuline, spuitje, katheter, naaldje ... Geef opnieuw een extra bolus en controleer uw bloedsuiker één uur later. Neem bij blijvende verhoogde bloedsuikerwaarden altijd contact op met het diabetesteam.
Aandachtspunten bij pompgebruik
Ketonen
Met uw insulinepomp krijgt u uitsluitend ultrasnelwerkende insuline (Novorapid®/Humalog®/Apidra®) toegediend. Hierdoor is er geen insulinereserve in uw lichaam aanwezig en ontstaan er bij een pompprobleem (verstopte katheter, lege ampul, platte batterij ... ) sneller ketonen.